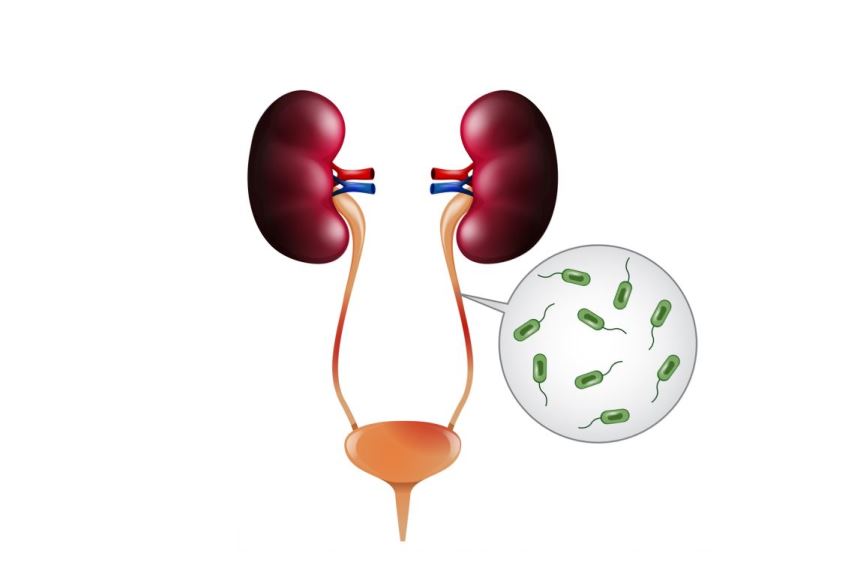
تُعتبر إنتانات المجاري البولية (السبيل البولي) منتشرةً بكثرة عند الأطفال والرضع، حيث تأتي في المرتبة الثانية بعد الإنتانات التنفسية من حيث الانتشار عند الأطفال، وتبلغ نسبتها عند الإناث 8 بالمئة وعند الذكور 2 بالمئة عند الأطفال بعمر أقل من خمس سنوات. ومن المهمّ الكشف المبكر عن الإنتان البولي والعلاج المناسب لحماية الطفل من الاختلاطات التي قد تحدث: كالقصور الكلوي، والتندُّبات الكلوية، وارتفاع الضغط الشرياني، وفشل النمو. [1]
ممّ يتكون السبيل البولي (Urinary Trac)؟
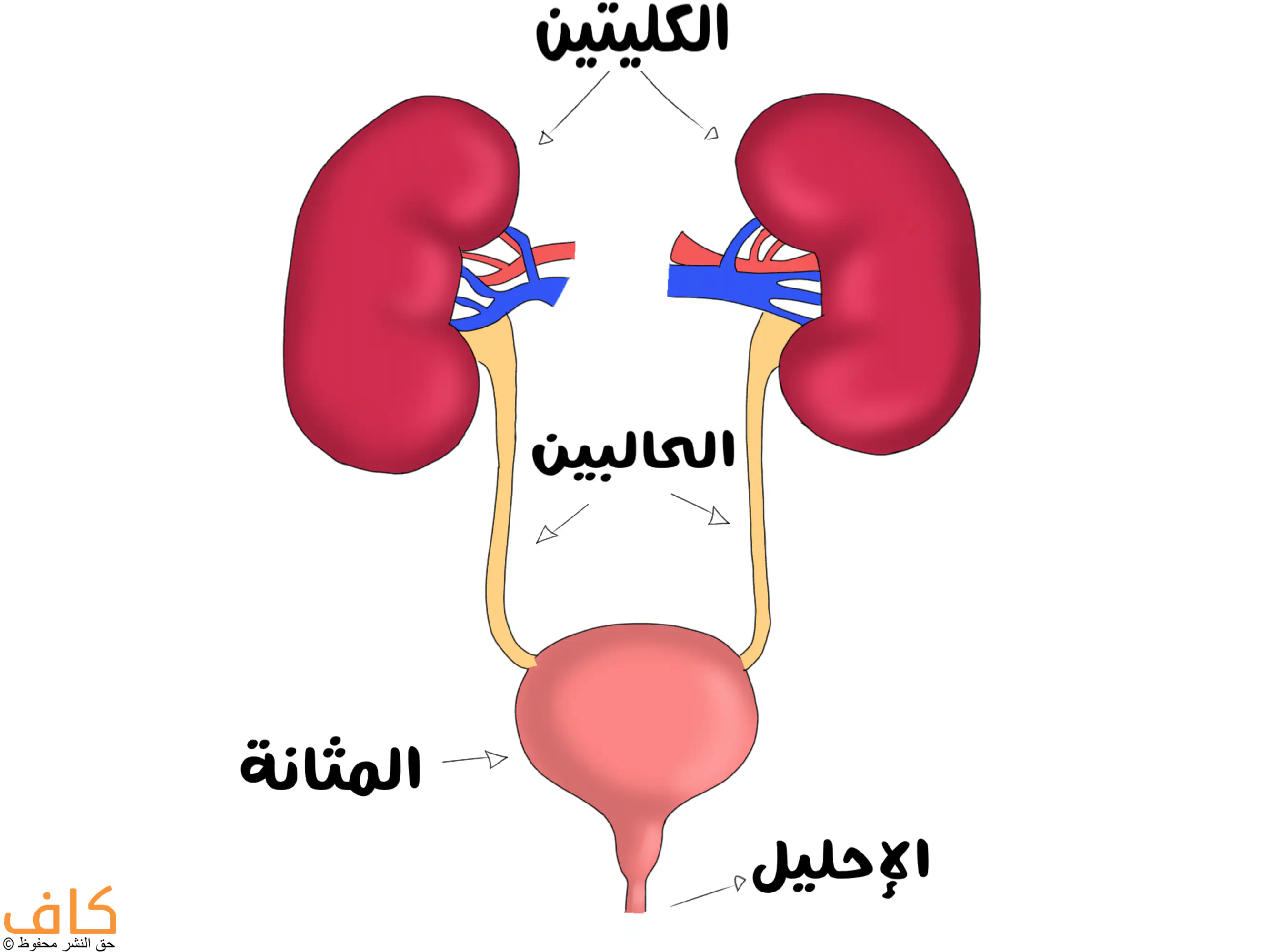
1- الكليتين (Kidney)
تقومان بتنقية الدم من الشوائب (الفضلات والمواد الضارة)، وتسهمان في الحفاظ على توازن الماء والشوارد في الجسم، وتنظيم ضغط الدم، وإنتاج البول.
2- الحالبين (Ureters)
ينقلان البول من الكليتين إلى المثانة.
3- المثانة (Bladder)
يتمُّ تجميع وتخزين البول ضمنها، لتقوم بطرحه خارج الجسم عن طريق الإحليل.
4-الإحليل (Urethra)
ينقل البول من المثانة إلى خارج الجسم.
ما هو إنتان المجاري البولية عند الأطفال (Urinary Tract Infection (UTI))؟
هو وجود الجراثيم في السبيل البولي عند الطفل مع ردّ فعلٍ التهابيّ مرافق (ارتكاس التهابي)، وقد يحدث في أي مكان من الطرق البولية سواءً أكان الإحليل أو المثانة أو الحالب أو الحويضة أو الكلية. وتُعتبر جرثومة الأيشريشيا الكولونية (Coli E) العامل المُمْرض الأكثر شيوعاً، حيث تتسبّب بحوالي 75 إلى 90 بالمئة من إنتانات المجاري البولية. وتشمل الجراثيم الأخرى المُسبّبة البروتيوس (Proteus)، كليبسيلا (Klebsiella)، المكورات المعوية (Enterococcus).
في الحالة الطبيعية يكون البول عقيماً، ولا يحوي جراثيم أو أيّ عوامل مُمْرضة أخرى، ولكن يحدث التلوث إما من المنطقة التناسلية، أو من فتحة الشرج، أو من الجلد المحيط بها، حيث تنتقل العوامل المُمْرضة من الإحليل إلى المثانة وتبدأ بالتكاثر. وقد ينتقل الإنتان عن طريق الدم إلى السبيل البولي، وتُعتبر هذه الحالة أقل شيوعاً. ويتمُّ تصنيف إنتانات المجاري البولية تبعاً للنسيج المصاب بالإنتان إلى: [2]
1- إنتانات المجاري البولية العلوية (Upper UTI): يصيب الإنتان الحويضة والكلية (Pyelonephritis).
2- إنتانات المجاري البولية السفلية (Lower UTI): وهنا يتوضّع الإنتان في المثانة (Cystitis).
ما هي الآليات التي يحافظ فيها الجسم على السبيل البولي عقيماً عند الطفل؟
يُعتبر السبيل البولي عقيماً من الكليتين إلى المثانة، وذلك بسبب: [3]
1- حموضة البول.
2- الدفقُ الحرُّ للبول.
3- الدسامات (الصمامات) الحالبية والإحليلية السليمة التي تسمح بمرور البول باتجاه واحدٍ نحو المثانة ثم إلى خارج الجسم.
4- الحواجز المناعية والمخاطية الموجودة في جدار المثانة.
وفي حال حدث أي اضطراب في هذه العوامل، فإن ذلك يؤهب للركودة البولية، وبالتالي حدوث الإنتانات البولية.
ما هي عوامل خطورة حدوث إنتانات المجاري البولية عند الأطفال؟
1- قصر الإحليل واستقامته عند الإناث، كما أن كثافة البول ودرجة حموضته عند الإناث تجعله مهيأً لنمو الجراثيم، وبشكل خاص العصيات الكولونية.
2- الذكور غير المختونين.
3- وجود جذرٍ مثانيّ حالبيّ عند الطفل: عودة البول من المثانة إلى الحالب ومنه إلى الحويضة (وهي البداية الواسعة للحالب من جهة الكلية)، وقد يعود البول في بعض الحالات إلى الكلية.
4- كما يزداد استعداد الطفل لحدوث الإنتان أثناء فترة تدريبه على دخول الحمام.
5- وجود انسداد في السبيل البولي سواءً أكان ناتجاً عن حصاةٍ أو ورمٍ أو تضيق.
6- وجود تشوهاتٍ في الطرق البولية عند الطفل.
7- سوء العناية الصحية بالمنطقة البولية التناسلية ومنطقة الشرج.
8- وجود أجسام أجنبية (غريبة) في الطرق البولية.
9- العمليات الجراحية على السبيل البولي.
10- وجود إمساك عند الطفل أو ديدان وبشكل خاص ديدان الحرقص. [4]
ما هي الأعراض السريرية لإنتانات المجاري البولية عند الأطفال؟
تختلف الأعراض والعلامات السريرية تبعاً لعمر الطفل: [5]
1- عند حديثي الولادة (حتى عمر شهرين)
يتظاهر بحرارة، إسهال، إقياء، حرارة، فرط بيلروبين الدم، خمول ونقص حيوية، ضعف رضاعة وفشل في النمو.
2- عند الأطفال بين عمر شهرين إلى سنتين
يتظاهر بسوء تغذية وفشل نمو، ترفع حروري، رائحة بول كريهة، إضافةً إلى أعراض هضمية مثل: مغص، وألم بطني، إسهال.
3- عند الأطفال الأكبر من سنتين
يتظاهر بألمٍ بطني، ألمٍ في الخاصرة، صعوبة في التبول، زيادة عدد مرات التبول، ألمٌ وصعوبةٌ في أثناء التبول، رائحة بول كريهة، سلس بولي، وقد يحدث إسهال مع إقياء.
ما هي الاستقصاءات المخبرية والشعاعية التي يتمُّ إجراؤها عند الشك بإنتانات المجاري البولية عند الأطفال؟
1- الاستقصاءات المخبرية
فحص بول وراسب
يتمُّ استقصاء لون البول وكثافته النوعية، ويتمُّ استقصاء وجود بيلة كريات بيضاء (وجود 10 كريات بيضاء ضمن 1 ملمتر مكعب من البول)، بيلة دموية (وجود 5 كريات حمراء ضمن ١ ملمتر مكعب من البول)، بيلة جرثومية، ووجود أسطوانات.
زرع بول
عند الرضع يتمُّ استخدام كيس جمع بول مخصص، وعند الأطفال الأكبر سناً يتمُّ باستخدام عبوة وأخذ عينة من منتصف التبول، وفي هذه الحالة فإن نمو مستعمرات جرثومية أكثر من 100000مستعمرة/مل يكون إيجابياً. وتُعتبر الطريقة الأدقُّ للحصول على البول عن طريق البذل فوق العانة أو القثطرة المثانية، وفي هذه الحالة وجود أي جرثوم يدلُّ على وجود إنتان.
التحاليل الدموية (CRP)
يتمُّ إجراء تعدادٍ عامٍ للكريات البيضاء، البروتين الارتكاسي، ويتمُّ إجراء تحاليل لوظائف الكلية (بولة مع كرياتينين). [6]
2- الاستقصاءات الشعاعية
1- التصوير بالأمواج فوق الصوتية (إيكو للبطن والجهاز البولي): لقياس أبعاد الكليتين، والبحث عن التشوهات والتندبات الكلوية.
2- تصوير المثانة والإحليل بالطريق الراجع: يتمُّ إدخال أنبوب رفيعٍ (قثطرة) في الإحليل وصولاً إلى المثانة، حيث يتمُّ ملء المثانة بصبغةٍ سائلة، ويتمُّ مراقبة عودة البول من المثانة إلى الحالب بالطريق العكسي، كما يتمُّ التقاط صورٍ شعاعيةٍ أثناء امتلاء المثانة وتفريغها.
3- في بعض الحالات يتمُّ إجراء تصويرٍ طبقيّ محوريّ أو رنينٍ مغناطيسي بحثاً عن تشوهاتٍ في الجهاز البولي. [7]
كيف تتمُّ الوقاية من إنتانات المجاري البولية عند الأطفال؟
1- التشجيع على الإرضاع الطبيعي أول 6 أشهر بعد الولادة، لدعم مناعة الطفل وتقليل حدوث الإمساك لديه.
2- الاهتمام بقواعد النظافة العامة وتعليم الفتيات طريقة التنظيف الصحيحة من الأمام إلى الخلف.
3- عدم استخدام الصابون المعطر للأطفال.
4- ارتداء الألبسة القطنية الداخلية الفضفاضة.
5- تدريب الطفل على الدخول بشكل منتظم إلى الحمام.
6- إعطاء الطفل كميات كافية من السوائل، والخضار، والفواكه للوقاية من الإمساك.
7- يتمُّ استخدام الصادّات الحيوية بشكل وقائي عند الأطفال في حال الإنتانات البولية المتكررة أو المزمنة، وفي حال وجود تشوّهات في السبيل البولي أو وجود اضطرابٍ على مستوى المثانة (كعدم الإفراغ الكامل). [8]
كيف يتمُّ علاج إنتانات المجاري البولية عند الأطفال؟
1- العلاج في المنزل
يتمُّ في حال كان عمر الطفل أكبر من 3 أشهر مع حالة عامة جيدة دون علامات تجفاف، أو ارتفاع في الضغط الشرياني، أو قصور كلوي مع تقبلٍ هضمي ووارد سوائل كافٍ.
1- يتمُّ إعطاء الصادّات الحيوية لمدة 3 أيام في حال إنتان المجاري البولية السفلي، ولمدة 7 إلى 10 أيام في حال إنتان المجاري البولية العلوي.
2- يتمُّ إعطاء خافضات الحرارة الباراسيتامول ( Paracetamol) فقط.
3- لا يجب إعطاء مضادات الالتهاب اللاسيتروئيدية كالإيبوبروفن ( Ibuprofen) لأنها تؤذي الكلية.
4- عادةً يتمُّ التحسن خلال 24 إلى 48 ساعة من بدء العلاج، ولكن يجب إتمام إعطاء الصادّات الحيوية حتى انتهاء فترة انتهاء العلاج.
2- العلاج في المستشفى
يتمُّ العلاج في المشفى في حال وجود إنتان شديد أو سوء الحالة العامة للطفل أو وجود انسدادٍ في السبيل البولي، أو في حال عدم قدرة الطفل على أخذ الأدوية والسوائل فموياً، أو الأطفال بعمر أقل من 3 أشهر. تُعطى الصادّات الحيوية بدايةً بشكل افتراضي ثم يتمُّ تعديلها بناءً على نتائج زرع البول. [8]
المراجع البحثية
1- Shroff, A. (Ed.). (2021, March 6). UTIs in children: Symptoms, causes, treatment, diagnosis. WebMD. Retrieved March 7, 2023
2- Cleveland Clinic. (2021, April 19). Uti in toddlers children: Causes, symptoms treatment. Cleveland Clinic. Retrieved March 7, 2023
3- Leung, A. K. C., Wong, A. H. C., Leung, A. A. M., Hon, K. L. (2019, May). Urinary tract infection in children. Recent patents on inflammation allergy drug discovery. Retrieved March 7, 2023
4- Figueroa, T. E. (Ed.). (2021, October). Urinary tract infections (utis) (for parents) – nemours kidshealth. KidsHealth. Retrieved March 7, 2023
5- Fisher, D. J. (2022, April 25). Pediatric urinary tract infection. Practice Essentials, Background, Pathophysiology. Medscape. Retrieved March 7, 2023
6- Doern, C. D., Richardson, S. E. (2016, September). Diagnosis of urinary tract infections in children. Journal of clinical microbiology. Retrieved March 7, 2023
7- Johns Hopkins Medicine. (2019, November 19). Urinary tract infections (UTI) in children. Johns Hopkins Medicine. Retrieved March 7, 2023
8- NHS inform. (2013, February 13). Urinary tract infection (UTI) in children. NHS informs. Retrieved March 7; 2023