يعدُّ نقص ألفا 1 أنتي تريبسين ((AATD) Alpha-1 Antitrypsin Deficiency) أحد الاضطرابات الوراثية الثلاثة الأكثر شيوعاً إلى جانب متلازمة داون، والتليُّف الكيسي، ويصيب حوالي طفلاً واحداً من بين 3000 إلى 5000 ولادةٍ حية، ولكن قد يتمُّ تشخيص مرض AATD بشكلٍ متأخر أو يتمُّ تشخيصه بشكلٍ خاطئ.
ومن المتوقّع أن أقل من 10 بالمئة من هؤلاء الأفراد قد حصلوا على تشخيصٍ دقيق، ويصيب جميع المجموعات العرقية، ولكنه أكثر انتشاراً بين الأشخاص المنحدرين من أوروبا الشمالية (طفل من أصل كل 1600 ولادة حية)، ومن أصلٍ إسباني أو برتغالي، وغير شائعٍ نسبياً لدى الأفراد من أصل آسيوي، ويؤدي التشخيص المبكر إلى إطالة متوسط العمر المتوقع، ولذلك يوصى بإجراء فحصٍ متتابعٍ لأقارب الأفراد المصابين. [1] [2]
ما هو نقص ألفا 1 أنتي تريبسين عند الأطفال؟
اضطرابٌ مرضيٌّ وراثيّ ينتقل من الوالدين إلى الطفل، ويسبّب أمراضاً خطيرة في كلٍّ من الرئة والكبد بشكلٍ أساسي، وفي حالاتٍ نادرة قد يصيب الجلد، وأحياناً قد يكون مهدداً للحياة، ويتميز بانخفاض مستويات ألفا 1 أنتي تريبسين (A1AT Alpha-1 Antitrypsin)، وهو عبارة عن بروتين يتمُّ إنتاجه في الكبد.
وتتمثل مهمته الرئيسية في حماية الرئتين حتى تتمكن من العمل بشكلٍ طبيعي، وبعد أن يطلقه الكبد في مجرى الدم، ينتشر ألفا1 أنتي تريبسين في الأنسجة، ويحميها من الهضم بواسطة الإنزيمات المنطلقة من الخلايا الالتهابية، مثل: كريات الدم البيضاء.
والتي تساعد الجسم على الحماية من العدوى، وتطلق إنزيماً يسمّى إيلاستاز العدلات (Neutrophil elastase)، ويخدم إيلاستاز العدلات غرضاً مفيداً في أنسجة الرئة، فهو يهضم الخلايا والبكتيريا التالفة أو الهرمة، وهذا يعزز الشفاء أو نمو الخلايا الأحدث، والأكثر صحة.
ومع ذلك، فإن إيلاستاز العدلات لا يعرف متى يتوقف عن عملية الهضم، وإذا تُرك من تلقاء نفسه، فسوف ينتقل قريباً لمهاجمة الأنسجة السليمة، وفي الرئتين الطبيعيتين يحمي ألفا 1 أنتي تريبسين أنسجة الرئة عن طريق محاصرة وتدمير إيلاستاز العدلات قبل أن تتاح له فرصة تجاوز فائدته، والتسبُّب في الضرر.
وعندما لا تحتوي الرئتان على كميةٍ كافية من ألفا 1 أنتي تريبسين، يصبح إيلاستاز العدلات حراً في تدمير الأنسجة، وهذا يؤدي إلى أذية الرئة، ويُعتبر أكثر أشكال الإصابة الرئوية شيوعاً هو انتفاخ الرئة.
إن الآلية الإمراضية لإصابة الكبد في حال الإصابة بنقص إنزيم ألفا 1 أنتي تريبسين أقل وضوحاً من مرض الرئة المرتبط به، ومن المعتقد بشكلٍ عام أن مرض الكبد لا ينتج عن نقص الإنزيم في مجرى الدم، ولكن بسبب الكميات المفرطة منه العالقة في خلايا الكبد، والتي تؤدي إلى تندُّب الكبد وتليُّفه. [3] [4]
كيف تتمُّ وراثة نقص ألفا 1 أنتي تريبسين عند الأطفال؟
إن وراثة نقص ألفا 1 أنتي تريبسين هي وراثةٌ سائدةٌ مشتركة (CODOMINANCE)، مما يعني أن الأطفال المصابين قد ورثوا جينين غير طبيعيين واحد من كل والد، وهي أحد أنماط الوراثة التي يتمُّ فيها التعبير عن نسختين من نفس الجين بشكلٍ منفصل لإنتاج سماتٍ مختلفة في الفرد.
أي أنه بدلاً من أن تهيمن إحدى السمات على الأخرى، تظهر الصفتان معاً، حيث يمكن للأبوين حاملي جينات ألفا 1 أنتي تريبسين غير الطبيعية نقل الطفرة إلى أطفالهم، وإذا كان كلا الوالدين حاملين للمرض، فإن أطفالهم لديهم فرصة بنسبة 25 بالمئة للإصابة بجينين غير طبيعيين، وفرصة بنسبة 50 بالمئة لأن يكونوا حاملين للمرض (نسخة واحدة غير طبيعية ونسخة عادية واحدة).
وهناك أيضاً احتمال بنسبة 25 بالمئة أن يكون لدى الطفل جينات طبيعية، ولا يصاب بالمرض، وطريقة الوراثة هذه غير مرتبطة بالجنس، وبالتالي فإن خطر وراثة المرض متساوٍ بين الذكور والإناث. [4]
ما هي أنماط نقص ألفا 1 أنتي تريبسين عند الأطفال؟
يحدث نقص ألفا 1 أنتي تريبسين بسبب الطفرات التي تصيب جين SERPINA1، والذي يشفر بروتين ألفا 1 أنتي تريبسين، ويقع على الذراع الطويلة للصبغي 14، وتمّ التعرف على ما لا يقل عن 150 أليل (allele) من جين (SERPINA1) الأليل هو شكل بديل للجين، ولكل منها رمز، وهو عبارة عن حرف يعتمد على التنقل الكهربائي للبروتين المنتج، والأليلات الثلاثة الأكثر شيوعاً: [5] [6]
M: وهو الأليل الأكثر شيوعاً، ويؤدي إلى إنتاج كمياتٍ طبيعيةٍ من ألفا 1 أنتي تريبسين (A1AT).
S: وينتج مستوياتٍ منخفضة إلى حدٍّ ما من A1AT.
Z: وينتج كميةً قليلة جداً من A1AT.
وبما أن كل طفل لديه اثنين من هذه الجينات (واحد من كل من الوالدين)، فهناك مجموعات متعددة، وفيما يلي المجموعات المحتملة للأنماط الجينية M، وS، وZ.
1- الأنماط الجينية (MM genotypes (MM))
يرتبط هذا النمط بتركيز مصلٍ طبيعي من ألفا 1 أنتي تريبسين (A1AT)، وعدم زيادة خطر الإصابة بأمراض الكبد أو الرئة.
2- الأنماط الجينية MS و(SS MS and SS genotypes)
في هذه الأنماط لا تنخفض مستويات A1AT لدى الطفل بما يكفي للتسبُّب في المرض، وبالتالي في حال كان الطفل مصاباً بهذه الأنماط، فلن يحتاج إلى علاج.
3- النمط الجيني MZ (MZ genotype)
يعنى أن لدى الطفل نسخة واحدة من الأليل “Z” ومع وجوده يكون لدى الطفل خطر متزايد للإصابة بأمراض الرئة والكبد.
4- النمط الجيني SZ (SZ genotype)
عادةً ما تكون مستويات ألفا 1 أنتي تريبسين في المصل أقل من قيمة العتبة الوقائية، مما يعني أن هؤلاء الأفراد معرضون بشكلٍ متزايدٍ لخطر الإصابة بانتفاخ الرئة، والتهاب الشعب الهوائية المزمن، خاصةً إذا كانوا مدخنين.
5- النمط الجيني ZZ (ZZ genotype)
الأفراد الذين لديهم هذا النمط الوراثي لديهم مستويات ألفا 1 أنتي تريبسين في المصل تقل بحوالي 10 إلى 20 بالمئة عن المستوى الطبيعي، وهم معرضون بشكلٍ كبيرٍ لخطر الإصابة بأمراض الرئة والكبد، وهذا النمط الجيني موجود في 95 بالمئة من الأفراد الذين يعانون من المظاهر السريرية لمرض نقص ألفا 1 أنتي تريبسين.
ما هي أعراض نقص ألفا1 أنتي تريبسين عند الأطفال؟
1- أمراض الرئة
تظهر الأعراض التنفسية الأولى لنقص ألفا1 أنتي تريبسين عادةً بين سن 20 و50 عاماً، ولكن قد يتأثر بعض الرضع أو الأطفال بالمرض أيضاً، ويؤدي عدم وجود مستوياتٍ كافية من A1AT إلى تلف الرئة، وخاصةً إذا اقترنت بتدخين المريض، أو تعرضه لدخان السجائر بشكلٍ سلبي، وتشمل الأعراض:
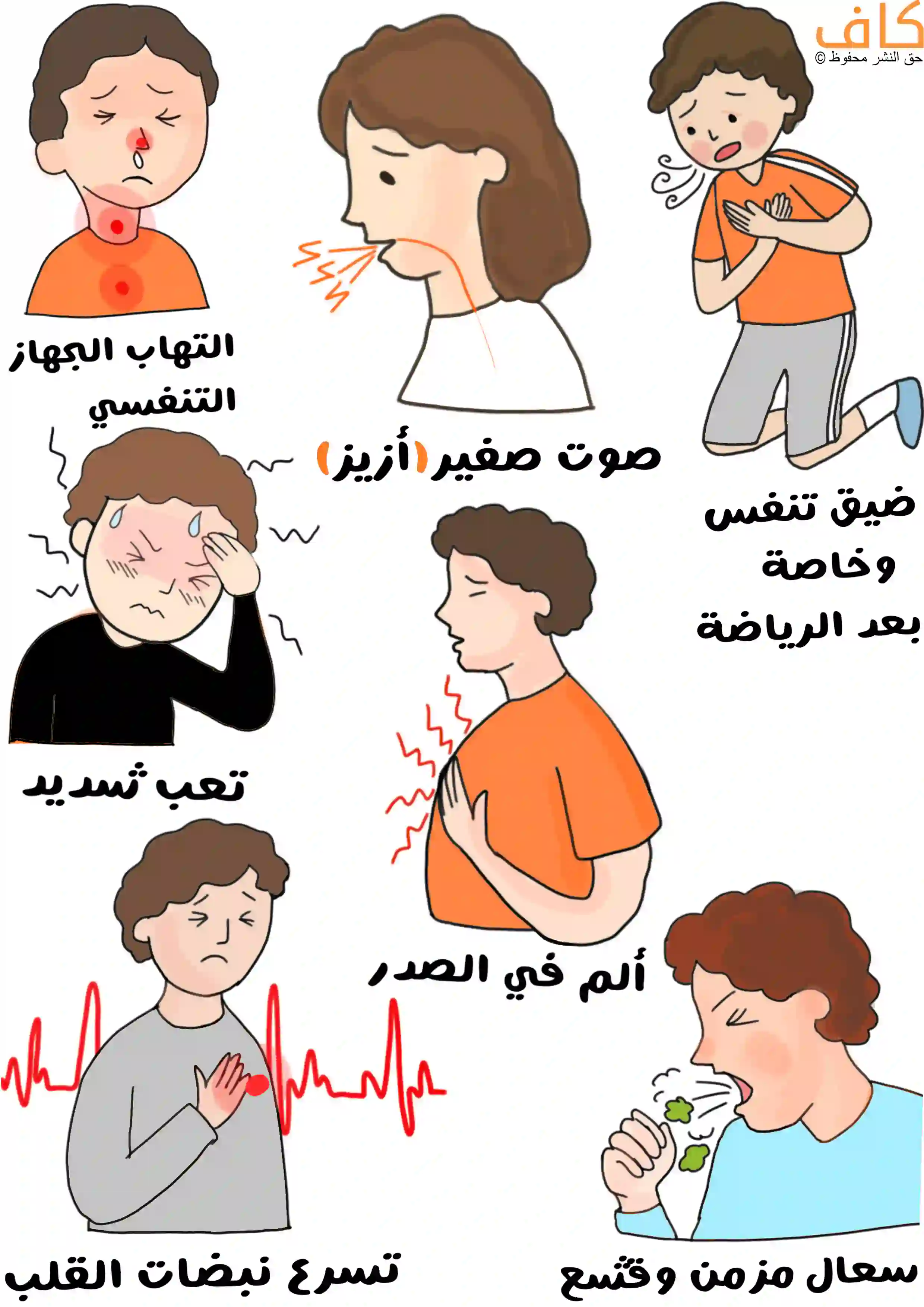
● ضيق في التنفس، وخاصةً بعد ممارسة الرياضة.
● صوت صفير عند التنفس (أزيز)، ويمكن تشخيصه بشكلٍ خاطئ على أنه ربو.
● السعال المزمن، وغالباً ما يكون مصحوباً بالقشع.
● التعب الشديد.
● التهابات الجهاز التنفسي المتكررة، مثل: نزلات البرد، والأنفلونزا.
● ألم في الصدر، وقد يصبح الصدر على شكل برميل.
● وتكون نبضات القلب أسرع من المعتاد عند الوقوف.
2- أمراض الكبد
قد تظهر الأعراض لأول مرة أثناء مرحلة الرضاعة، أو الطفولة، أو البلوغ، ويعاني حوالي 10 إلى 20 بالمئة من الأشخاص المصابين من أعراض أثناء مرحلة الطفولة، وتشمل:
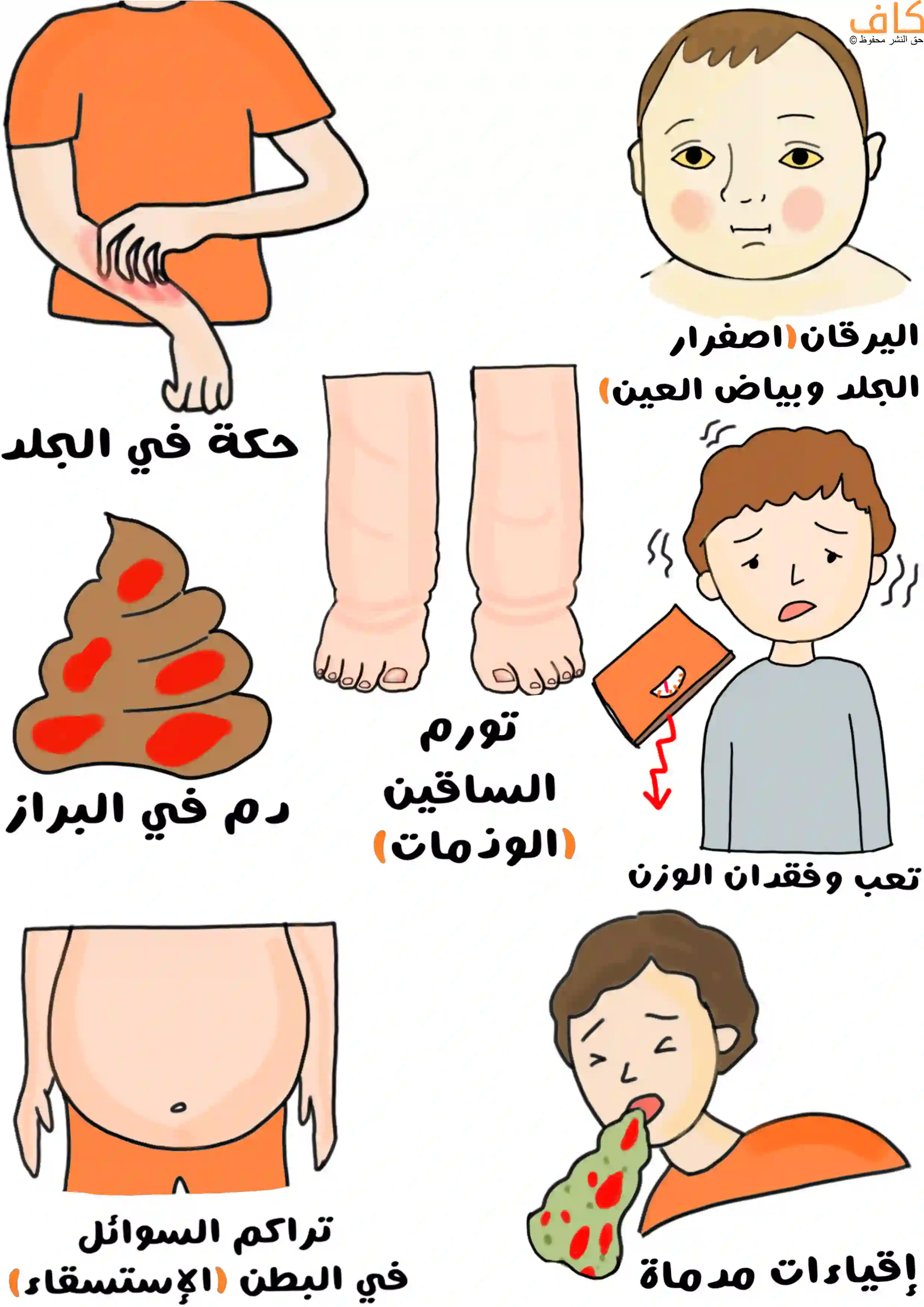
● اليرقان: وهو تغير لون الجلد والأغشية المخاطية أو بياض العين (الصلبة) إلى اللون الأصفر، ويحدث عادةً خلال الأسبوع الأول من الحياة، ويختفي اليرقان في عمر 2 إلى 4 أشهر تقريباً.
● حكة في الجلد.
● تعب، وفقدان الشهية، وفقدان الوزن.
● تورم في الساقين (الوذمات)، أو تراكم السوائل في البطن (الاستسقاء).
● إقياءات مدماة، أو وجود دمٍ في البراز.
3- التهاب السبلة الشحمية
(Panniculitis)
وتكون في حالات نادرة هي العرض الأول لنقص ألفا 1 أنتي تريبسين، وهي عبارة عن نتوءاتٍ أو حبوب حمراء مؤلمة على الجلد، ويمكن أن تتحرك على الجسم، وقد تنفتح وتتسرب منها السوائل أو القيح، وتختلف في شدتها بين مصابٍ وآخر، ويمكن أن تحدث في أي عمر. [4] [7]
ما هي مضاعفات نقص ألفا 1 أنتي تريبسين عند الأطفال؟
1- انتفاخ الرئة ومرض الانسداد الرئوي المزمن
انتفاخ الرئة (Emphysema) أو النفاخ الرئوي، وهو شكلٌ من أشكال أمراض الرئة التقدمية المزمنة، ويحدث عند 1 إلى 2 بالمئة من المصابين بنقص ألفا 1 أنتي تريبسين، ويتميز بتضخُّمٍ دائمٍ غير طبيعي للمساحات الهوائية بسبب تدمير الجدران السنخية، مما يقلّل من مساحة سطح الرئتين، وعند الزفير لا تعمل الحويصلات الهوائية المتأذية بشكلٍ صحيح، مما يؤدي إلى حبس الهواء القديم.
ولا يترك أي فرصةٍ للهواء الغني بالأوكسجين للدخول، وبالتالي تقلُّ كمية الأوكسجين التي تصل إلى مجرى الدم، ويتظاهر بضيق نفس، وسعال، وتعب، ويمكن أن يؤدي كل من النفاخ الرئوي والتهاب الشعب الرئوية المزمن إلى الإصابة بمرض الانسداد الرئوي المزمن، ويصبح التنفس أكثر شدةً مع مرور الوقت.
وليس من الممكن التمييز بين مرض COPD المرتبط بنقص ألفا 1 أنتي تريبسين وبين مرض COPD الشائع، لذلك يجب أن يتمّ فحص جميع الأشخاص المصابين بمرض الانسداد الرئوي المزمن (COPD) بحثاً عن نقص ألفا 1 أنتي تريبسين من خلال فحص الدم.
2- توسع القصبات
عادةً ما يرتبط توسع القصبات (Bronchiectasis) بنقص ألفا 1 أنتي تريبسين الشديد بسبب فقدان النشاط المضاد للبروتياز (Anti-protease activity) في الرئة والممرات الهوائية، وعلى الرغم من ظهور توسع القصبات لدى العديد من مرضى AATD، إلا أنه يحدث بشكلٍ أكبر في الحالات التي تعاني من انتفاخ الرئة.
وهذا يشير إلى أن هناك عملية فيزيولوجية مرضية مشتركة بينهما، ويرتبط التوسع القصبي بقوة بتدخين السجائر، ويظهر عند المصابين في مرحلة الشباب عادةً، وهناك أدلة مؤكدة على وجود تأثير مباشر لإيلاستاز العدلات على تطور مرض توسع القصبات من خلال التأثيرات على الظهارة الهدبية، وإنتاج المخاط، وتطور انتفاخ الرئة، وتثبيط الاستجابة المناعية، ومع ذلك لم يعرف بعد ما إذا كان توسع القصبات يأتي من الآلية الأساسية للمرض أو نتيجة لعدوى الجهاز التنفسي المتكررة.
3- فرط التوتر الرئوي
هو ارتفاع ضغط الدم في الشرايين الرئوية، والتي تحمل الدم الفقير بالأوكسجين من القلب إلى الرئتين، مما يؤدي إلى ضيق هذه الشرايين مع الوقت، ونتيجة لذلك يجب أن يعمل القلب بجهدٍ أكبر لضخ الدم إلى الرئتين، ومع مرور الوقت يؤذي فرط التوتر الرئوي (Pulmonary Hypertension) القلب، ويسبّب مشاكل في جميع أنحاء الجسم، ويمكن أن تكون قاتلةً إذا تُركت دون علاج، ومنها ضخامة البطين الأيمن، وقصور القلب، وعدم انتظام ضربات القلب، وانصباب التامور، وخثرات في الشرايين الرئوية.
4- تليُّف الكبد وسرطان الخلية الكبدية
تليُّف الكبد (Cirrhosis) هو مرحلة متأخرة من مرض الكبد، حيث يتمُّ استبدال أنسجة الكبد السليمة تدريجياً بأنسجةٍ ندبية، وهذا يحدث نتيجة لالتهاب الكبد المزمن على المدى الطويل، وحوالي 20 بالمئة من الرضع الذين تظهر لديهم الأعراض الكبدية في مرحلة الرضاعة يصابون لاحقاً بتليُّف الكبد.
ويموت بعضهم قبل الوصول إلى مرحلة البلوغ، وحتى لو لم يكن لدى المصابين بنقص ألفا 1 أنتي تريبسين مشاكل في الكبد خلال فترة الرضاعة، فإن حوالي 10 بالمئة من البالغين سيصابون بتليُّف الكبد، مما قد يؤدي في النهاية إلى سرطان الخلية الكبدية (Hepatocellular Carcinoma (HCC)).
5- مضاعفات أخرى
وقد لوحظت أيضاً مضاعفات نادرة، مثل: التهاب المفاصل الروماتويدي، والألم العضلي الليفي، ومرض الأمعاء الالتهابي، والتهاب كبيبات الكلى، وتشوهات الأوعية الدموية (ومنها خلل التنسج العضلي الليفي في الشرايين، تمدد الأوعية الدموية في البطن والدماغ)، الشري المزمن، الصدفية والتصلب المتعدد، والتهاب البنكرياس.
وعلى الرغم من ندرة هذه المضاعفات إلا أنها ممكنة الحدوث، وذلك لأن خصائص إنزيم ألفا 1 أنتي تريبسين معدلة للمناعة، ومضادة للالتهابات، وبالتالي فإن نقصه يمكن أن يزيد من خطر الاضطرابات الالتهابية، وأمراض المناعة الذاتية. [4] [8] [9]
المراجع البحثية
1- Lopez, M, A. (2021, September 17). Alpha-1 antitrypsin deficiency epidemiology. Rare Disease Advisor. Retrieved March 4, 2024
2- Philadelphia, C. H. O. (n.d.). Alpha-1 antitrypsin deficiency. Children’s Hospital of Philadelphia. Retrieved March 4, 2024
3- Children’s Hospital of Pittsburgh. (n.d). Pediatric alpha-1 antitrypsin deficiency. Retrieved March 4, 2024
4- Cleveland Clinic. (2022, October 18). Alpha-1 Antitrypsin Deficiency. Retrieved March 4, 2024
5- Hamad, A. (2023, May 31). Alpha-1 antitrypsin deficiency. NHS Choices. Retrieved March 4, 2024
6- AlphaNet. (2023, January 11). Alpha-1 gene types. Retrieved March 4, 2024
7- MedlinePlus. (2023, September 19). Alpha-1 Antitrypsin Deficiency. MedlinePlus. Retrieved March 4, 2024
8- Dhingra, H. (2023, March 16). Alpha-1 antitrypsin deficiency complications. Rare Disease Advisor. Retrieved March 4, 2024
9- Cleveland Clinic. (2022, May 17). Chronic Obstructive Pulmonary Disease (COPD). Retrieved March 4, 2024

